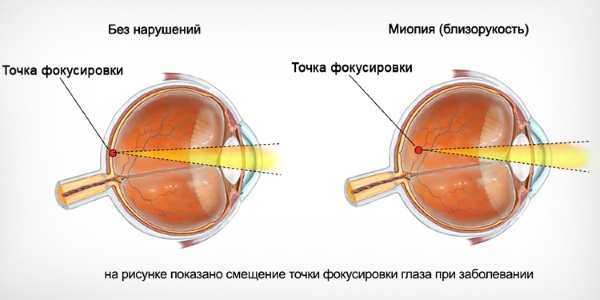
Миопия – это патология, существенно снижающая качество жизни человека. Люди с близорукостью вынуждены на постоянной основе пользоваться очками или контактными линзами. Раз и навсегда решить проблему может хирургическое лечение миопии, при котором рефракция глаза полностью восстанавливается, то есть необходима операция на глазах.
Показания к операции
Хирургическая коррекция зрения относится к косметическим операциям. Поэтому в числе абсолютных показаний значится лишь желание больного, который хочет прибегнуть к радикальному способу избавления от миопии.
Операция может быть показана в тяжелых случаях близорукости. Когда зрение ухудшается больше чем на 1 диоптрий в год и есть вероятность полной потери зрения.
В таких случаях специалисты предлагают хирургический метод лечения. Как единственный способ избежать слепоты, если консервативные методы лечения не дают положительного результата.
Противопоказания
В некоторых случаях миопия провоцирует формирование патологии глазного яблока. При которых проведение операции становится нецелесообразным (ввиду высоких рисков):
- деформация глазного яблока;
- амбиоплапия;
- косоглазие;
- кровоизлияние в сетчатку и отслоение сетчатки;
- нарушение кровоснабжения;
- катаракта.
Помимо специфических противопоказаний есть противопоказания общего порядка:
- болезни эндокринной системы;
- аутоиммунные болезни;
- возраст до 18 лет (глазное яблоко еще не полностью сформировано);
- беременность и период кормления.
Виды операций при близорукости и их проведение
Выбор конкретного метода хирургического вмешательства зависит от пожеланий пациента, наличия показаний и состояния оптической системы больного.
- Радикальная кератотомия переднего типа. При патологических отклонениях показателя зрения от 0.5 до 6 диоптрий.
- Миопический кератомиелез. При патологических отклонениях показателя зрения от 6 диоптрий и выше.
- Экстримлазерная операция. Лазерная коррекция зрения при патологических отклонениях показателя зрения до 6 диоптрий.
- Иссечение хрусталика (операция технически сложна и применяется в случаях, когда у пациента есть противопоказания к прочим методам коррекции близорукости).
Передняя радиальная кератомия
Пациент находится под наркозом местного действия.
- Рабочую область подготавливают посредством анестетика и антисептических препаратов.
- Затем специалист обозначает места планируемых разрезов (толщина не должна превышать показатель в 90% от совокупного объема роговицы).
- Затем хирург создает до 12 разрезов, используя алмазный нож. Давление внутри глазного яблока провоцирует набухание роговицы в области рассечения и дальнейшее ее истончение.
Продолжительность операции составляет 20–30 минут.
Противопоказания к операции:
- беременность;
- сахарный диабет;
- близорукость прогрессирующего типа;
- истонченная роговица;
- расстройства психики;
- воспалительные процессы в области глаз.
Миопический кератомилез
Пациент находится под местной анестезией.
- В глазное яблоко вводят обезболивающий препарат и 7%-й полиглюкин, который обладает кровезамещающим эффектом.
- Веки фиксируют блефаростатом, чтобы обеспечить свободный доступ к рабочей области.
- Когда зрачок расширяется, специалист совершает манипуляции по замеру внутриглазного давления.
- Затем наносятся разметочные линии.
- Из тканей роговицы иссекают лоскут и отгибают, после чего удаляют еще один слой роговицы. Рассечение тканей выполняют лазером или другим прибором с похожим принципом действия.
- Сформированный лоскут возвращают в анатомически верное положение (по разметочным линиям) и наносят сплошной шов.
После этого проводят контрольный замер внутриглазного давления. В конъюктиву вкалывают антибиотик. В результате роговица становится более плоской.
Продолжительность операции составляет 10–20 минут.
ВНИМАНИЕ! Метод имеет противопоказания, аналогичные противопоказаниям к передней радиальной кератотомии.
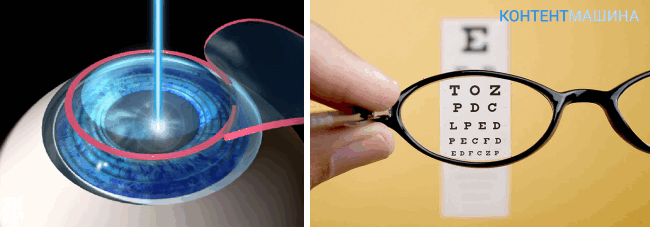
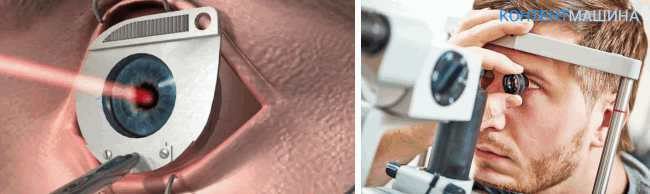
Экстримлазерная коррекция
Проведение операции проходит по тому же сценарию, что и при миопическом кератомилезе. Но ткани, подлежащие удалению, испаряют лазером. Площадь удаленной роговицы высчитывают с помощью компьютерных программ.
Лазер разрушает связи в тканях на межмолекулярном уровне, не затрагивая хрусталик и прочие элементы оптической системы. Точность лазера очень высока, благодаря чему риск осложнений в результате травмы сводится к минимуму.
Длительность операции составляет 15–60 минут.
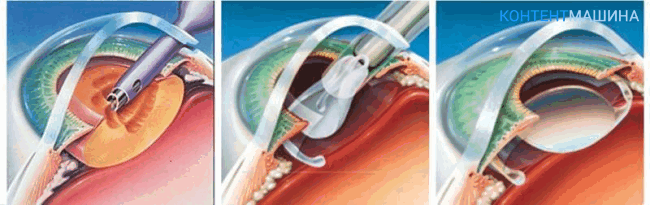
Иссечение хрусталика (удаление прозрачного хрусталика)
Операция сопряжена с большим риском и запрещена при:
- наличии воспаления в глазном яблоке;
- ретинопатии и процессах отслоения сетчатки;
- недостаточно крупном размере глазного яблока (или передней камеры глаза).
Операция на глазах состоит из двух этапов: удаление тканей пациента и замещение их протезом. Вмешательство проводят под местной анестезией.
В ходе операции пациент выполняет указания хирурга (фокусирует зрение и не моргает определенное время).
Врач формирует тоннельный разрез на оболочке глаза. Через этот доступ внутрь вводится ультразвуковой стержень, разрушающий хрусталик. Продукт распада хрусталика отсасывается.
В пустую капсулу хрусталика вводят протез (искусственную линзу). Тело линзы разворачивается, после чего положение протеза корректирует хирург. На прокол не накладывают швы.
Глаз обрабатывают медицинским раствором и накладывают повязку.
Возможно вам также будет интересно почитать – Коникотомия — экстренная операция восстановления проходимости дыхательных путей
Послеоперационный период
В течение двух суток после операции пациент может испытывать боль. Для уменьшения болевого синдрома врач выписывает обезболивающие препараты.
Возможна временная светобоязнь и неконтролируемое выделение слез. На неделю зрение может утратить четкость, особенно при рассмотрении ближайших предметов.
Сразу после операции врач назначает терапию (лекарственные препараты орального типа и глазные капли). Больному придется воздержаться от работы с гаджетами и просмотра телевизора.
Рекомендуется носить солнцезащитные очки до тех пор, пока глаза не утратят повышенную чувствительность к свету.
Если операция на глазах при близорукости была проведена с заменой хрусталика, пациенту необходимо строго соблюдать рекомендации врача:
- не наклонять голову (и не наклоняться в целом) несколько дней после процедуры;
- спать лежа на спине или на боку, противоположном прооперированной стороне;
- избегать термического воздействия на организм (нельзя посещать парные);
- избегать любых нагрузок до завершения реабилитационного периода.
Все виды операций подразумевают быстрое восстановление зрения. Миопия проходит практически сразу после вмешательства, когда оптическая система адаптируется к изменениям.
Операция на глазах – возможные осложнения
Пациенты после операции могут столкнуться как с временными осложнениями (боль, слезоотделение). Так и с серьезными патологическими процессами, катализатором которых выступает хирургическое вмешательство.
Осложнения передней радикальной кератотомии:
- воспаление и инфицирование глазного яблока;
- спаечные процессы на границе роговицы и радужки;
- нагноение в стекловидном теле;
- высокая вероятность разрыва роговицы при травмах;
- смена рефракции к показателю дальнозоркости (решается путем дополнительных вмешательств).
ВНИМАНИЕ! Миопический кератомилез имеет последствия, аналогичные последствиям радикальной кератотомии.
Осложнения экстримлазерной коррекции:
- эрозийные процессы на роговице;
- помутнения отдельных участков роговицы;
- кератит (воспаление роговицы);
- рецидив или миопизация;
- нарушенный астигматизм;
- сухость слизистой оболочки глаза.
Осложнения после удаления хрусталика:
- образование катаракты;
- астигматизм;
- смещение протеза;
- отек роговицы и повышение давления внутри глаза.
ВНИМАНИЕ! В группе риска находятся пациенты от 40 лет и выше.
Гиперкоррекция зрения – это осложнение, которое часто появляется сразу после операции. И проходит самостоятельно, без врачебного вмешательства.
Но в некоторых случаях зрение смещается к дальнозоркости постепенно. И требует повторной коррекционной операции или использования очков.