Первые попытки пересадить донорское сердце реципиенту начались еще в 50 годах прошлого столетия. А первая удачная трансплантация сердца датируется 1967 годом. С тех пор эта пересадка сердца спасла множество жизней.
Процедура эта крайне сложна в техническом плане и длится от 6 до 8 часов.
Пересадка сердца – показания
Заболевания, выступающие показанием к трансплантации:
- кардиомиопатия — замещение волокон миокарда рубцующимися тканями;
- неоперабельные пороки сердца врожденного и приобретенного характера;
- опухолевые процессы в области сердечной мышцы;
- стенокардия и сбои сердечного ритма, не подающиеся медикаментозной коррекции;
- врожденные нарушения развития сердечной мышцы, не подлежащие пластической коррекции;
- терминальная стадия сердечной недостаточности.
Пересадка сердца показана в крайних случаях. Когда все прочие варианты коррекции состояния пациента уже испробованы и не дали желаемого результата.
Противопоказания к операции
- тяжелые хронические и системные болезни;
- повышенные ИМТ;
- алкоголизм и наркотическая зависимость у пациента;
- гипертензия легких;
- пожилой возраст от 65 лет;
- злокачественные новообразования;
- острые инфекционные поражения организма;
- патологии сосудов;
- психические расстройства.
Необходимо учитывать и эмоциональный статус пациента. Насколько он готов соблюдать строгие ограничения, сопутствующие трансплантации сердца.
Возможно вам также будет интересно – Аортокоронарное шунтирование сосудов сердца
Подготовка к проведению операции
На этапе подготовки больной должен пройти широкий спектр обследований:
- анализ мочи и крови: общий, на свертываемость и резус фактор);
- анализ на ВИЧ, гепатиты;
- основную панель вирусных маркеров;
- анализы на онкопатологии.
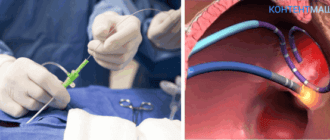
Помимо этого, необходимо пройти коронарографию, с помощью которой можно определить статус коронарных сосудов. Врач может направить пациента на шунтирование или стентирование, ультразвуковое исследование сердца.
В обязательном порядке больной проходит рентгенографию и проверку функции легких.
Инвазивное исследование Вуда определяет давление малого круга кровообращения.
Допустимым считается показатель до 4 единиц.
Во время нахождения в листе ожидания донорского органа состояние больного может ухудшиться. В этом случае реципиенту предписывают поддерживающую терапию.
Лечение при сердечной недостаточности включает в себя бета-блокаторы, диуретики, ингибиторы АПФ и прочие препараты.
Если состояние больного стремительно ухудшается, и шансы дожить до проведения процедуры приближаются к 0%, реципиента могут поднять в списках листа ожидания.
Чтобы исключить отторжение органа пациента направляют на исследование HLA. По его результатам будет проведен подбор подходящего для пересадки сердца.
Накануне трансплантации осуществляется перекрестное исследование лимфоцитов, чтобы выявить степень совпадения между донором и реципиентом.
Каким должен быть донор
Донором выступает человек с подтвержденным фактом смерти мозга. Это люди после инсульта или чрезвычайных происшествий, находящиеся в коме.
С помощью медицинской аппаратуры и лекарственных препаратов поддерживается жизнедеятельность сердечно-легочной системы. Поэтому сердечная мышца функционирует даже после смерти мозга и подходит для трансплантации.
Для изъятия донорского сердца требуется письменное разрешение родственников или прижизненное и юридически заверенное согласие самого донора.
Если у предполагаемого донора нет кровных родственников или его личность не была установлена, изъятие органа может произойти без оформления вышеуказанных документов.
Условия для изъятия сердца в качестве трансплантата:
- донор должен быть не старше 65 лет;
- у донора не должно быть инфекционных заболеваний, которые могут передаться реципиенту;
- сердце должно быть абсолютно здоровым;
- группы крови донора и реципиента должны совпадать;
- ткани донора и реципиента должны быть совместимы на уровне антигенной структуры рецепторов;
- смерть мозга донора должна быть зафиксирована и подтверждена клинически;
- разница в размере сердечной мышцы донора и реципиента не должна превышать 50%.
Причиной, препятствующей трансплантации, может стать религиозный фактор, т.к. отдельные религии не признают человека мертвым, если сердце еще функционирует.
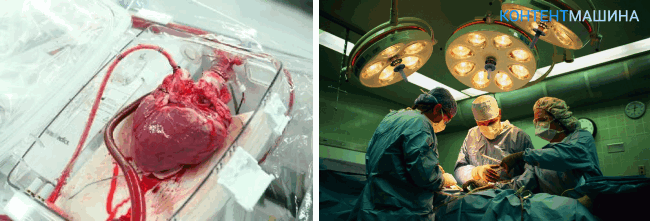
Еще одним препятствием для изъятия органа может стать расстояние, которое необходимо преодолеть для транспортировки органа в соответствующее учреждение. Так как жизнеспособность сердца после смерти донора не превышает 6 часов.
Проведение операции по пересадке сердца
Пересадка сердца требует современного оборудования и высококвалифицированных врачей для проведения операции.
По этой причине трансплантацию проводят в специальных научно-исследовательских центрах, оснащенных специфической аппаратурой.
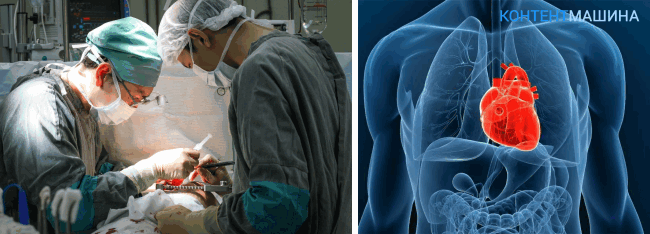
Операцию выполняет несколько бригад хирургов, которые сменяют друг друга. В ходе процедуры состояние больного контролирует бригада анестезиологов.
Для пересадки сердца используют две методики:
- биатриальная — сердце пациента удаляют частично, сохраняя предсердия, к которым подводят донорский орган;
- бикавиальная — донорское сердце подводят к верхней и нижней полым венам, без сохранения предсердий реципиента.
Ход операции
- Рабочее поле обеззараживают. Грудину разрезают вдоль грудной клетки при помощи электроножа.
- В область хирургического доступа вводят расширитель, фиксируя ткани. Складки плевры сдвигают.
- Перикард вскрывают и к полым венам подводят аппарат для стимуляции кровообращения. Сердце ограничивают зажимами для исключения его из системы кровообращения.
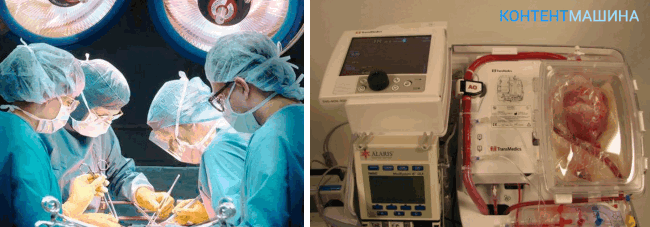
- Удаляют его по линиям, соответствующим избранному способу трансплантации.
- Орган донора подготавливают к пересадке.
- Донорское сердце внедряют в организм реципиента и накладывают швы согласно избранной ранее методике.
- Кровоток возобновляют, удаляя зажимы на сосудах.
- Если сердце не начало функционировать самостоятельно, его запускают полостным дефибрилятором или ритмичными сжиманиями.
- Грудную полость очищают от крови.
- Расширитель вынимают, кости фиксируют проволочными швами или пластинами. Мягкие ткани сшивают.
Изъятие донорского материала
- Грудину рассекают и вскрывают.
- Сердце исключают из системы кровообращения и производят кардиоплегию.
- Орган иссекают по схеме, избранной для трансплантации и готовят для пересадки реципиенту.
Послеоперационный период
После того как трансплантация завершена, пациента переводят в реанимационные покои на 7–10 дней.
Больному предписывают антибиотики и иммуносупрессоры. В обязательном порядке назначаются дыхательные упражнения и лечебная диета.
Пациент должен пройти профилактическую терапию, нацеленную на коррекцию сердечного ритма и предотвращение атеросклероза.
Впоследствии больного переводят в отделение кардиохирургии, где к медикаментозной терапии добавляют физиопроцедуры и оздоровительную гимнастику.
В течение 15 суток после операции производят забор биоптата из сердца. Чтобы оценить статус миокарда и исключить вероятность отторжения органа.
Образ жизни после трансплантации сердца включает в себя:
- медикаментозную терапию — гормоны и цитостатики;
- умеренную физическую активность — больным после трансплантации придется навсегда отказаться от тяжелых физических нагрузок;
- диетическое питание — допустимы только здоровые продукты;
- отказ от вредных привычек;
- профилактика инфекционных поражений организма.
Осложнения после операции
Сразу после операции: кровотечения, бактериальные и инфекционные поражения, отторжение донорского материала.
Первый год после операции возможны:
- отторжение донорского материала,
- инфекционные поражения,
- патологические изменения сосудов,
- онкологические заболевания.
Возможные осложнения через пять — семь лет после операции:
- патологии коронарных артерий и атеросклероз,
- ишемия,
- недостаточность сердечных клапанов.