При тяжелых заболеваниях мочеполовой системы у мужчин одним из способов лечения является удаление яичка — орхиэктомия. В зависимости от причины, операция выполняется как с одной стороны, так и с обеих. И в таком случае называется биорхиэктомия — кастрация.
Яички или тестикулы — мужские половые железы, основной функцией которых заключается в выработке сперматозоидов и полового гормона тестостерона.
Показания и противопоказания
В связи с чрезвычайной важностью яичек для полноценного функционирования мужского организма, орхиэктомия является «процедурой спасения».
Показания определяются урологом или онкологом и строго ограничены:
- злокачественные новообразования яичка: семиномы, несеминомные опухоли, метастастатическое поражение из других органов;
- рак предстательной железы: в этом случае орхиэктомия проводится с целью уменьшения выработки мужских половых гормонов, которые способствуют росту опухоли простаты;
- крипторхизм ,т.е. неопущение яичек: хирургическое вмешательство выполняют при невозможности низвести тестикулы в мошонку в подростковом периоде для предотвращения озлокачествления;
- травма: орхиэктомия производится, когда сохранить орган не представляется возможным;
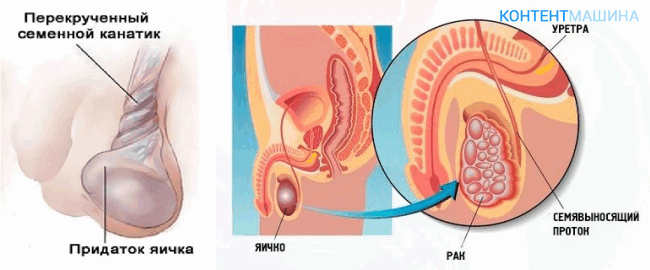
- перекрут ножки яичка: в результате нарушается кровоснабжение и иннервация, что влечет гибель тестикулярной ткани;
- тяжелые инфекции: при отсутствии эффекта от консервативной антибактериальной терапии с признаками гангрены или абсцедирования при туберкулезе или гангрене Фурнье;
- хирургическая смена пола: как этап трансгендерного перехода;
- атрофия яичка.
Основные противопоказания к орхиэктомии:
- активный воспалительный процесс;
- острый период инфаркта миокарда, инсульта;
- декомпенсация хронических заболеваний;
- нарушения свертывающей системы крови;
- тяжелая печеночно-почечная недостаточность.
Рекомендуем также почитать
Подготовка к проведению
Перед выполнением операции пациенты необходимо выполнить предоперационное обследование, объем которого зависит от причины операции и стандартно включает:
- гематологический анализ крови и общий анализ мочи;
- коагулограмму и биохимический анализ крови;
- группу крови и резус-принадлежность;
- маркеры ВИЧ-инфекции и вирусных гепатитов;
- ЭКГ;
- УЗИ мошонки.
В ряде случаев врач назначает дообследование:
- онкомаркеры — ХГЧ, ЛДГ;
- КТ или МРТ органов брюшной полости или грудной клетки;
- биопсию яичка.
Накануне хирургического вмешательства операционное поле бреют, операция выполняется на голодный желудок после очистительной клизмы.
Справка! При заинтересованности пациента в сохранении возможности иметь детей перед операцией возможно выполнить криоконсервацию спермы.
Как проводится?
Традиционная орхиэктомия выполняется под спинальной, проводниковой анестезией или общим наркозом. Различают следующие этапы операции:
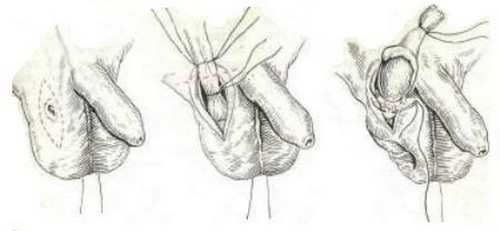
- Пациента укладывается на спину, производится отграничение и обработка операционного поля антисептиком.
- Доступ к яичку производится через поперечный или вертикального,по срединному шву, разрез мошонки через все слои кожи, подкожной клетчатки и оболочки яичка.
- Яичко выводится в операционную рану.
- Выделяется с помощью хирургических инструментов, а затем отдельно перевязывают и пересекают крупные кровеносные сосуды и семявыносящий проток. При продолжающемся кровотечении его источники коагулируют — прижигают электроскальпелем.
- Выполняется ушивание операционной раны, при необходимости подшиваются дренажи, накладывается асептическая повязка.
При наличии показаний к биорхиэктомии , например, при раке предстательной железы, производят одновременно удаление обоих яичек. Стандартная продолжительность орхиэктомии – до 1 часа, при выполнении двусторонней операции она занимает до 1,5-2 часов.
Помимо классической операции, существуют другие способы орхиэктомии:
- простая орхиэктомия;
- инкапсулированная орхиэктомия: позволяет сохранить некоторое количество ткани яичка;
- орхиэктомия с сохранением придатка яичка;
- лапароскопическая орхиэктомия: малоинвазивная операция с помощью проколов на передней брюшной стенке;
- радикальная орхиэктомия: полное удаление тестикулы с лимфатическими сосудами при раке яичка.
Внимание! С целью устранения психологического дискомфорта и косметического дефекта в позднем послеоперационном периоде пациенту может быть выполнено протезирование силиконовым имплантом.
Возможные осложнения
Частота неблагоприятных последствий орхиэктомии при соблюдении общепринятой методики оперативного вмешательства невелика.
К вероятным осложнениям относятся:
- кровотечение и гематома: наиболее частые осложнения, которые возникают в результате недостаточно тщательного гемостаза во время операции;
- инфекционные осложнения: развиваются при несоблюдении правил асептики и антисептики, нерациональном применении антибиотиков.
Послеоперационный период
Пациента в послеоперационном периоде могут беспокоить боли в области раны, умеренная лихорадка на протяжении нескольких дней, отечность мошонки.
Эти явления обычно проходят самостоятельно и не причиняют больному значительного дискомфорта.
В течение 1 месяца после орхиэктомии пациенту необходимо тщательно соблюдать гигиену наружных половых органов, ограничить физические, спортивные и тепловые нагрузки, воздерживаться от сексуальных контактов.
Также может потребоваться ношение суспензория, поддерживающего мошонку.
Последствия отдаленного периода зависят от типа выполненной операции: удаления 1 или 2 яичек.
В случае односторонней орхиэктомии функцию утраченного органа на себя берет противоположная тестикула.
При биорхиэктомии кардинально изменяется работа мочеполовой, эндокринной и других систем организма.
Важнейшим последствием биорхиэктомии является нарушение фертильной функции, т.е. невозможность иметь детей.
Уменьшается выработка тестостерона, появляются признаки эректильной дисфункции и посткастрационного синдрома: снижение либидо, ощущение приливов, депрессия, сердцебиение, нестабильность артериального давления и т.д.
Для устранения подобных симптомов назначают заместительные гормональные препараты.
Заключение
Орхиэктомия является «операцией отчаяния», выполнение которой бывает жизненно необходимым.
Соблюдение принципов хирургической техники и послеоперационного ведения пациентов позволяют минимизировать неблагоприятные последствия и обеспечить достойное качество жизни.