Операция Гартмана – это оперативное вмешательство, при котором проводится резекция прямой кишки и выводится одноствольная колостома.
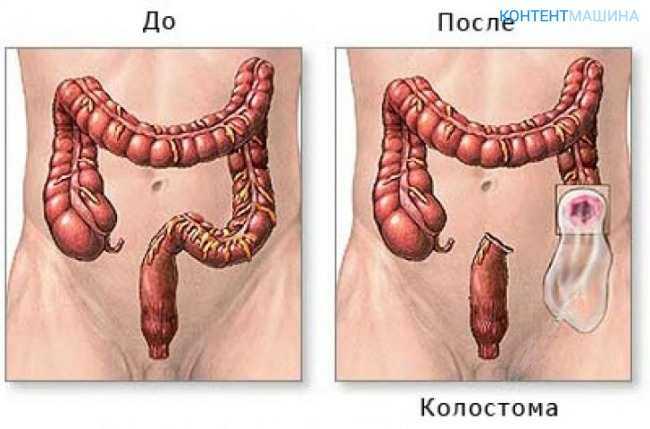
Она предусматривает иссечение сигмовидной кишки выше новообразования после чего нисходящий отдел толстой кишки выводится на переднюю стенку брюшной полости с образованием колостомы.
Впервые операция была разработана французским хирургом Анри Гартманом и была представлена на съезде хирургов в 1921 г.
Операция Гартмана- показания и противопоказания
Операция Гартмана проводится, когда возникает необходимость удалить часть кишки, но нет возможности восстановить ее целостность. К примеру, когда разрастание раковой опухоли делает невозможным применение других техник.
При удалении значительной части сигмовидной кишки остановить целостность кишечника конец в конец проблематично, поскольку его петли будут значительно натягиваться.
Экстренную операцию Гартмана проводят когда срочного вмешательства требует непроходимость или разрыв кишки. При новообразованиях, не сопровождающихся осложнениями, назначают плановое хирургическое вмешательство.
Показания к оперативному вмешательству по Гартману:
- Значительные новообразования сигмовидной кишки, при условии, что расстояние между опухолью и анальным отверстием будет не менее 12 см. Опухоль на толстой кишке грозит кишечной непроходимостью, появлением регионарных и отдаленных метастаз.
- Онколопатология верхнего и среднемпулярного отдела прямой кишки. Химиотерапия в данном случае не приносит положительных результатов и хирургическое вмешательство является единственным решением.
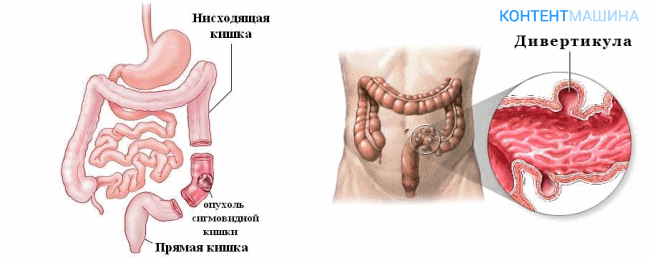
- Дивертикулит, осложненный кровотечением и перфорацией.
- Тромбоз сосудов брыжейки сигмовидной кишки существует риск развития гангрены и некроза кишки из-за пережимания сосудов в брыжейке.
Единственным противопоказанием может являться тяжелое состояние пациента, которое может потребовать предварительной инфузионной терапии и стабилизации больного.
Анри Альберт Хартман прожил 91 год, был руководителем старейшей европейской больницы, за свою жизнь он провел более 30 тысяч операций.
Подготовка к операции Гартмана
До начала операции больному следует пройти обследование и сдать анализы:
- Общеклиническое исследование крови и мочи.
- Биохимические показатели крови: анализ на глюкозу, белок, мочевину, билирубин, креатинин.
- Кровь на ВИЧ, гепатит и другие вирусы.
- Флюорографию.
- Ректороманоскопию и колоноскопию проводят по необходимости.
- Обязательна консультация терапевта и анестезиолога.
Подготовительный предоперационный период больной проводит в стационаре. Если диагностирована кишечная непроходимость, то проводятся стабилизирующие мероприятия: восстанавливают водно-электролитный баланс.
По показаниям могут назначить антибактериальную терапию. При тромбозе назначают низкомолекулярные гепарины, ношение компрессионного белья.
За 3 дня до оперативного вмешательства пациента переводят на безшлаковую высококалорийную диету с повышенным содержанием клетчатки.
До и после операции пациенты принимают антибактериальные препараты, чтобы избежать воспалительных процессов.
За день перед хирургическим вмешательством больной прекращает прием пищи, выпивает слабительное, ему ставится очищающая клизма.
Проведение операции
Операция Гартмана проводится под общим наркозом, перед этим устанавливается мочевой катетер и желудочный зонд.
Хирургическое вмешательство проводят в следующем порядке:
- Вначале делают разрез по центру брюшной полости от лобковой кости и выше пупка на 2–4 см.
- Проводится ревизия брюшной полости, тщательно исследуется кишечник, примыкающий к пораженному участку, с целью выявления метастаз.
- Кишку выделяют и обкладывают салфетками, затем пережимают двумя зажимами ниже уровня опухоли и пересекают ее. Основным принципом резекции является отступление от пораженной зоны на 5–10 см.
- В ходе операции важным является сохранение целостности прямокишечной, верхней сигмовидной и левой ободочной артерии.
- Верхнюю часть рассеченной кишки выводят за пределы брюшной полости, а ее нижняя часть ушивается кетгутовой нитью. Сформированную культю оставляют в брюшной полости.
- Останавливается кровотечение в ране, отсасывается выпот, брюшная полость промывается антисептическим раствором.
- Сшивается рассеченная брюшина и под ней устанавливают дренаж, выводимый сквозь разрез брюшной стенки.
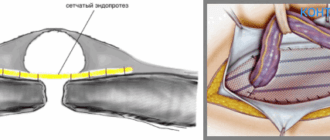
- Перевязываются сосуды на выведенной кишке, на свободном ее крае формируют колостому – отверстие для вывода каловых масс, слизи и газов. Искусственное отверстие будет временно или постоянно выполнять функцию заднего прохода.
- Заканчивают операцию послойным ушиванием раны, при необходимости дренируется забрюшинное пространство.
При перитоните или опухоли в верхнем отделе прямой кишки проводится многоэтапная операция Гартмана. На первом этапе ликвидируется кишечная непроходимость, а затем удаляется прямая кишка.
При раке, если обнаруживаются удаленные метастазы, необходимо формирование двуствольного искусственного заднепроходного отверстия.
Советуем также почитать – Гемиколэктомия — операция по удалению части толстой кишки
Послеоперационный период
После операции больной восстанавливается в отделении интенсивной терапии. Необходимо проведение непрерывного мониторинга сердечно-сосудистых показателей, диуреза, а также контроль водно-элетролитного баланса.
- В первые 2 дня пациент не ест, питание вводится внутривенно. Пить разрешается на второй день после операции.
- Через 10 часов после операции проводят искусственный вывод мочи.
- На 3–4 день разрешается жидкая и полужидкая пища небольшими порциями.
- Культя прямой кишки промывается антисептическим раствором.
- Для предотвращения воспалительного процесса проводится антибактериальная терапия.
- Возможную анемию устраняют препаратами железа, витаминами группы «В», фолиевой кислотой.
- При благоприятном исходе операции дренаж удаляют на 3–5 день, швы снимают спустя 8–10 дней.
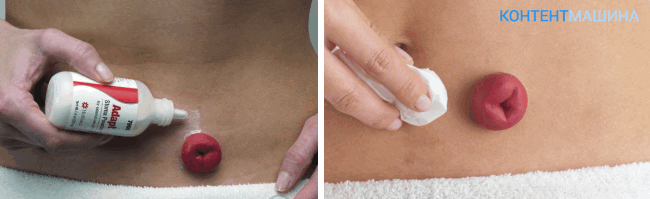
Наличие колостомы привнесет физические и моральные неудобства в жизнь человека. Потребуется забота и поддержка близких и родных людей. От врачей пациент получит инструкцию по уходу за колостомой, и ношению калоприемника.
Сегодня производятся калоприемники, оснащенные магнитными крышками, фильтрами. Выпускаются бандажи и приспособления, позволяющие пациентам чувствовать себя комфортнее.
При благоприятном течении реабилитационного периода через полгода возможно восстановление непрерывности кишечника и устранения искусственного анального отверстия.
После операции не исключается возможность восстановления накопительной функции толстой кишки.
Возможные осложнения
К числу возможных послеоперационных осложнений относятся:
- Гнойно-септическое осложнение в виде нагноения раны, несостоятельности анастомоза, перитонита, межкишечного абсцесса.
- Забрюшинная гематома, кровоточивость послеоперационной раны.
- Развитие тромбоэмболии, закупорки легочной артерии и ее ветвей.
- Формирование спаечной кишечной непроходимости.
Чтобы избежать осложнений с образованием спаек рекомендуется питаться часто и понемногу, включив в рацион больше клетчатки, избегать появления поносов и запоров.
Имеет значение ранняя активизация в постоперационный период — следует по возможности двигаться понемногу, но регулярно.
К числу частых осложнений относятся и инфекционные процессы, для предотвращения которых необходимо начинать курс противобактериальной терапии до проведения операции.
Операция Гартмана не является сложной по технике выполнения и проводится в любом хирургическом отделении. Ее эффективность зависит от множества влияющих факторов.
Несмотря на возможные осложнения данный вид оперативного вмешательства является единственным способом устранения опухоли сигмовидной кишки.