- Причины появления заболевания
- Симптомы заболевания:
- Причины заболевания
- Показания на удаление желчного пузыря
- Виды и особенности
- Дробление камней
- Хирургические манипуляции
- Лапароскопия
- Открытая полостная операция
- Подготовка больного к операции
- Методы аппаратной диагностики
- Предоперационный день
- Ход операции по удалению желчного пузыря
- Реабилитационный период
- Первые дни после операции
- Период от 2 до 7 дня
- Отдаленный послеоперационный период
- Возможные осложнения после операции
- Вопросы – ответы по теме
Традиционное хирургическое удаление желчного пузыря – это щадящая для пациента операция. По научному – лапароскопическая холецистектомия возможна для 80% больных.
Образование камней в желчном пузыре – нарушение, с которым к гастроэнтерологу приходит каждый второй пациент.
Врачи отмечают рост заболеваемости. За последние 25 лет, этой болезнью стало страдать в три раза больше людей.
Женщины подвержены патологии в два раза чаще мужчин, типичный возраст пациентов – от 35 лет.
Причины появления заболевания
Желчный пузырь представляет собой орган-мешок, служащий вместилищем для желчи, которая постоянно вырабатывается клетками печени.
Желчнокаменная болезнь (холелитиаз) вызывает образование камней в протоках и пузыре, по причине сбоя в обменных процессах организма.
Болезнь возникает постепенно, не проявляя себя, на протяжении многих лет, до момента накопления критической массы камней в органе и протоках.
Такие камни различаются по составу, по величине и форме. Они имеют способность раздражать стенки пузыря, провоцируя его воспаление (холецистит). Основой для формирования патологических образований являются соли кальция или холестериновые кристаллы.
При выходе камня из пузыря и перекрывание желчного протока появляется сильнейшая боль, или желчная колика.
Симптомы заболевания:
- периодические боли в печени и правом подреберье;
- постоянное ощущение тошноты;
- вкус горечи во рту;
- перемежающийся стул, слишком светлые фекалии;
- вздутие кишечника;
- ощущение слабости и недомогания;
- периодическое повышение температуры;
- пожелтение кожи и белков глаз.
Провокаторами приступов обычно выступают жирная и острая еда, алкоголь, стрессы. Причиной боли является раздражение слизистой пузыря конкрементами или растяжение стенок из-за чрезмерно скопившегося в нем секрета.
Причины заболевания
Причинами возникновения патологии являются:
- изменения состава желчи, она становится более густой;
- инфицирование органа и развитие воспаления на фоне застоя желчи.
- излишний вес;
- заболевания обмена веществ – сахарный диабет, аллергия;
- длительный прием противозачаточных средств.
Патологии застоя желчи вызываются:
- нарушением состава принимаемой пищи – преобладанием в меню слишком жирных, острых и жареных блюд;
- нерациональным режимом питания – голоданием, принятием пищи через длительные промежутки;
- беременностью и сдавлением пузыря растущим плодом;
- малодинамичный образ жизни;
- анатомические особенности строения пузыря, которые препятствуют оттоку желчи.
Желчнокаменная болезнь вызывает:
- резкое снижение уровня жизни больного;
- сильную боль во время почечной колики;
- падение работоспособности;
- ослабление иммунной защиты организма.
Диагностика болезни проводится на основании:
- жалоб пациента;
- УЗИ;
- МРТ или компьютерная томография;
- аналитические исследования крови и мочи.
Выход камней может создать угрозу для жизни больного
Поэтому, во многих случаях, операция по удалению желчного пузыря является единственным способом лечения болезни.
Показания на удаление желчного пузыря
Существует два способа лечения патологии:
- консервативный;
- хирургический.
Консервативный метод предполагает:
- изменение способа жизни больного, отказ от вредных привычек;
- установление диеты;
- частое дробное питание;
- контроль питьевого режима.
Для снижения образования камней в желчном пузыре, и растворения существующих, применяют терапию препаратами, которые содержат урсодезоксихолевую и хенодезоксихолевую кислоты.
Лечение длительное, показанное только для мелких холестериновых камней. Способ недостаточно эффективный, поэтому у 80 % больных повторное появление камней отмечено через 18-24 месяца.
Хирургический способ является наиболее оптимальным, так как в этом случае устраняется желчный пузырь, как объект патологии.
Врачи обычно рекомендуют удаление желчного пузыря в случае:
- образований в желчном протоке;
- камней в самом пузыре;
- отягощения желчнокаменной болезни воспалением органа;
- диагностированного панкреатита.
для предупреждения возможных осложнений, опасных для жизни больного.
Осложнения, виновниками которых является ЖКБ:
- развитие острого воспаления желчного пузыря;
- перекрытие путей вывода желчи конкрементами, развития воспаление органа и поджелудочной железы;
- разрыв пузыря, развитие перитонита;
- непроходимость кишечника по причине выпадения камней из пузыря и протоков.
- возможное развитие новообразований в желчном пузыре.
Возможно вам будет интересно:
Как проводится операция на поджелудочной железе
Удаление камней из почек: виды операции и послеоперационный период
Вид оперативного вмешательства (удаление желчного пузыря или только конкрементов) избирается врачом.
Делается это после тщательного обследования пациента, изучения состава конкрементов и тяжести состояния.
Виды и особенности
На сегодняшний день существует два подхода к не консервативному лечению желчнокаменной болезни:
- устранение камней из желчного пузыря;
- удаление органа вместе с камнями.
Дробление камней
Удаленное ультразвуковое дробление камней, характеризуется минимальными травмами. Процесс обеспечивает звуковая волна, которая генерируется специальным аппаратом.
Применяется в случае:
- мелких холестериновых конкрементов размером не более 30 мм;
- их количество не должно превышать трех (или один крупный);
- желчный пузырь должен быть достаточно активным для выталкивания раздробленных остатков.
Мелкие куски камней выводятся из организма с фекалиями. Процедура достаточно хорошо переносится, может выполняться без помещения больного в стационар.
Процесс проводится сеансами, их может быть до 7.
Нельзя проводить процедуру если:
- есть патологии свертываемости крови;
- диагностированы заболевания желудочно-кишечного тракта или панкреатит.
Возможные осложнения процедуры:
- перекрытие желчных протоков мелкими осколками камней;
- нанесение травм пузырю острыми краями конкрементов.
Дробление камней может осуществляться лучом лазера. Для этого делается прокол брюшной стенки, специальный зонд, генерирующий луч, вводится через прокол в орган.
Длительность сеанса дробления – 20 минут.
Для процедуры существует ряд противопоказаний.
Это:
- слишком большой вес пациента (сверх 120 кг.)
- возраст более 59 лет;
- наличие множественных осложнений;
Минусы метода:
- вероятность развития ожога органа;
- поражение слизистых пузыря и протоков осколками камней;
- закупоривание протоков.
Для дробления, нужно наличие специальной аппаратуры.
Хирургические манипуляции
Оперативные вмешательства бывают следующих типов:
- извлечение камней с помощью лапаротомии:
- удаление органа лапарокопическим методом;
- традиционное вмешательство.
Щадящие методы в последние годы становятся более приоритетными, чем открытые полостные операции.
Лапароскопия
Оперативное вмешательство производится под общей анестезией. Для проведения используется специальное оборудование и инструментарий.
Процедуру может выполнять специально обученный хирург. Процесс продолжается не более 60 минут, длительность лечения – неделя.
Противопоказаниями будут:
- большой вес пациента;
- конкременты крупного размера;
- спайки в брюшной полости;
- болезни сердца и легких;
Операция имеет небольшой послеоперационный период до 7 дней, низкую степень повреждений брюшной полости.
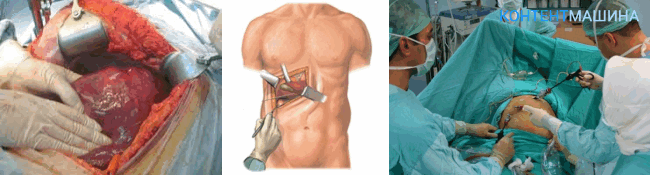
Открытая полостная операция
Традиционное удаление желчного пузыря показано при определении в нем конкрементов больших размеров, диагностировании воспалений в брюшной полости и различные осложнения желчнокаменной болезни.
Недостатки операции:
- высокая степень поражения брюшной полости – разрез до 10 см.;
- необходимость в общей анестезии;
- возможность развития внутреннего кровотечения.
Для проведения операции проводится рассечение брюшины, хирург приподнимает ткани для открытия доступа к печени и желчному пузырю, орган удаляется.
Проводится контрольная проверка и накладываются швы, пациента переводят в реанимацию.
После выхода больного из состояния наркоза и контроля его состояния пациента переводят в послеоперационную палату. Процедура оперативного вмешательства длится до двух часов.
Успех операции обеспечивает ее плановый характер, правильная подготовка больного к операции.
Подготовка больного к операции
Перед назначенной операцией ведется подготовка больного к процедуре. Полное комплексное обследование и сдача анализов.
По результатам исследований выбирается метод вмешательства и последующее лечение.
Методы аппаратной диагностики
Для уточнения данных используют аппаратную диагностику:
- УЗИ для оценки состояния внутренних органов, положения, размеров камней, основываясь на этом методе нельзя определить расположение камней во всем желчном протоке;
- МРТ, чтобы установить расположение камней и выявить все имеющиеся проблемы органа, в некоторых ситуациях возможно использование метода КТ;
- ЭКГ и рентген легких, при необходимости назначается дополнительное обследование сосудов.
При возникшей необходимости могут привлекаться другие методы аппаратной диагностики (КТ).
Также назначаются:
- Общеклинический и биохимический анализ крови (СОЭ) и мочи;
- исследования крови на ВИЧ, сифилис, гепатиты;
- определение группы и фактора крови;
- стоматологическое обследование;
- оценка общего состояния;
- проводится анализ крови на свертываемость.
Лапароскопическое вмешательство назначается только в случае нормального значения анализов. Если есть отклонения от нормы или обострившиеся хронические болезни для нормализации состояния привлекаются врачи профильных направлений.
Предоперационный день
Когда выбран день процедуры, больного дополнительно консультируют хирург. Который будет проводить операцию и анестезиолог.
Пациента информируют:
- о ходе оперативного вмешательства;
- о последствиях и возможных осложнениях;
- инструктируют о поведении перед операцией.
Больной обязан уведомить о наличии аллергии на фармакологические препараты (для женщин – о беременности). Также пациент подписывает бланк согласия на проведение операции и наркоз.
Перед операцией больного переводят на щадящую диету, состоящую из продуктов, которые не вызывают вздутие кишечника. В меню должны быть включены кисломолочные продукты, нежирное мясо и рыба.
Полностью исключаются блюда из муки, зерна, овощей и фруктов, бобовых.
Последнее принятие пищи назначают не позднее восьми часов вечера перед днем операции. После этого нельзя принимать пищу и пить.
Присутствие еды в желудке может спровоцировать рвоту во время проведения вмешательства или сразу же после него. При постоянном приеме лекарственных средств обязательность приема обговаривается с лечащим врачом.
Перед проведением оперативного вмешательства обязательное очищение кишечника с помощью клизмы. Подготовительные процедуры включают удаление волос с живота и лобка.
Непосредственно перед манипуляцией с тела больного удаляются все протезы и украшения, конечности больного бинтуются эластичными бинтами с целью профилактики тромбоэмболии.
Возможные осложнения после холецистэктомии:
- нарушения работы сфинктера Одди;
- воспаления поджелудочной железы;
- кровотечения наружные и внутренние;
- скопление жидкости в брюшной полости;
- пневмонии.
При тщательной подготовке больного к операции этих осложнений можно избежать.
Проведение вмешательства квалифицированным хирургом, минимизирует риски.
Ход операции по удалению желчного пузыря
Удаление желчного выполняется под общей анестезией. Непосредственная длительность операции индивидуальна и может длиться до двух часов (среднее время составляет приблизительно 40 минут).
В начале операции, используя специальное приспособление – иглу Вереша, в брюшную полость вводят газ.
Это нужно для создания операционного поля. Для установления необходимого давления используют специальный прибор для нагнетания углекислого газа, который обеспечивает сохранение давления не ниже 12 мм. рт. столба.
Через проколы в брюшине в полость вводят специальное устройство (троакар) и лапароскоп – устройство для создания возможности обзора внутри брюшной полости с увеличением в 40 раз.
Вывод изображения производится на монитор Что дает возможность операционной бригаде видеть операционное поле лучше, чем при обычной полостной операции.
Через троакары в операционную зону вводят хирургические инструменты и зажимы для удержания органов, электрод для операций над желчным пузырем.
После определения всех анатомически важных органов сосуды, питающие желчный пузырь, и протоки для отделения желчи, зажимают титановыми клипсами.
После иссечения желчный пузырь отделяют, принимают меры профилактики возможных кровотечений. Обрабатывают брюшную полость и удаляют пузырь через троакар.
В некоторых случаях необходимо делать дополнительный разрез в районе пупка (до 2 см).
Завершающим становится дренирование операционной зоны. Выведение специальной трубки через боковую часть живота. Это позволяет не накапливаться жидкости в брюшной полости.
Как жить без желчного пузыря?
Об этом можете узнать по ссылке – https://pechen.infox.ru/zhelchnyj-puzyr/udalenie-zhelchnogo-puzyrya-posledstviya
Реабилитационный период
Послеоперационный период после лапароскопического удаления органа длится до 21 дня (при традиционной операции – до 60 дней).
Процесс восстановления больного – это комплексный процесс, включающий:
- определение режима дня;
- диету и схему питания;
- лекарственную терапию;
- физиотерапию и лечебную физкультуру.
Первые дни после операции
После стандартной операции больной два часа находится в реанимации для наблюдения за его выходом из состояния наркоза. После этого больной переводится в послеоперационную палату.
Шесть часов после операции запрещено подниматься с постели
По глотку разрешается пить негазированную воду (до 500 мл.) Затем пациента поднимают с постели – он может сделать несколько шагов возле кровати.
На следующий день можно передвигаться в пределах отделения, питание после удаления желчного пузыря на второй послеоперационный день. Питание включает кисломолочные продукты, каши без молока, вегетарианские супы.
Период от 2 до 7 дня
Начиная со второго послеоперационного дня, пациент должен начать перестраивать режим жизнедеятельности. Все это с учетом того, что изменилась схема пищеварения.
Питание должно стать частым, мелким порциями.
Основу питания должна составлять диета после удаления желчного пузыря №5.
В первую неделю после операции питание больного состоит из:
- кисломолочных продуктов;
- приготовленных без молока каш;
- пюре без овощей;
- вегетарианские супы;
- бананов и печеных яблок;
- отварное мясо птицы или телятина.
Пить можно негазированную воду или отвары шиповника, некрепкий несладкий чай.
На второй день, если состояние больного позволяет, удаляется дренажная трубка, это безболезненная процедура, занимающая немного времени.
На 3 день после операции пациента выписывают из клиники. Выписку с историей болезни и рекомендациями выдают на руки для передачи в поликлинику.
Отдаленный послеоперационный период
Последствия после удаления желчного пузыря для организма заключаются в изменении схемы пищеварения. Желчь меняет свою структуру, становится менее густой и концентрированной. Её одноразовый объем становится меньше.
Диета после удаления желчного пузыря должна быть более строгой в первые 6 месяцев после холицестэктомии.
Затем возможно присоединение к меню новых блюд и выход на расширенный перечень блюд согласно диеты №5, до года после операции.
Диета после удаления желчного пузыря направлена на то, чтобы стимулировать отток желчи из протоков. Делается это для того, чтобы предотвратить образование новых камней.
Пища должна быть только отварной, тушеной или приготовленной на пару. Она включает следующие продукты:
- супы различные на овощных отварах (после 6 месяцев возможно присоединение некрепких мясных или рыбных бульонов);
- нежирное отварное или паровое мясо;
- нежирную рыбу отварную, паровую или запеченную.
- яйца не более 2 раз в неделю;
- кисломолочные продукты;
- овощи (кроме щавеля, шпината, редиса и редьки, лука и томатов);
- каши различные и макароны;
- сладкие фрукты;
- печенье, приготовленное без жира, зефир, мед и мармелад;
- простые воды без газа, некрепкий чай (можно с лимоном).
Растительное или сливочное масло добавляется в уже готовые блюда, есть ограничения на соль.
Лекарственная терапия после операции включает в себя купирование боли после удаления желчного пузыря. Для чего назначаются таблетки Дротаверин, Но-Шпа.
Обязательным является назначение желчегонных средств для урегулирования процесса пищеварения и профилактики застоя секрета (таблеток, растворов, желчегонных трав).
Возможные осложнения после операции
Удаление желчного пузыря устраняет источник воспаления в организме, но не меняет метаболизм. Угроза повторного возникновения камней не устраняется.
Организм человека после вмешательства сталкивается с целым комплексом проблем.
Основные проблемы:
- боли в области подреберья;
- воспаления двенадцатиперстной кишки и поджелудочной железы;
- изменения диаметра желчного протока (как травма после операции).
Воспаления двенадцатиперстной кишки возникают в связи с уменьшением объема желчи и ее составом после операции. В норме – желчь, выбрасываясь из желчного пузыря в достаточном объеме, дезинфицирует кишечник.
Удаление желчного пузыря достаточно распространенная хирургическая процедура. Методика проведения которой становится все совершеннее и безопасней для больных.
Придерживаясь диеты, отказавшись от вредных привычек, установив режим дня с достаточной физической нагрузкой больной может вести нормальную, полноценную жизнь.
Вопросы – ответы по теме
- Вопрос: Решает ли операция проблему камнеобразования?
Ответ: Удаление желчного пузыря помогает избежать проблем, связанных с камнями в желчном пузыре, но не решает проблему аномального состава желчи, который ведет к образованию камней. - Вопрос: Какие есть основные методы операции по удалению желчного пузыря?
Ответ: Существуют два основных метода: лапароскопическая холецистэктомия и открытая операция. Метод выбирается в зависимости от состояния пациента и решения хирурга. - Вопрос: Что такое постхолецистэктомический синдром?
Ответ: Этот синдром может развиться после операции по удалению желчного пузыря и проявляться как тяжесть в боку, тошнота, изменение цвета мочи и кала. Зачастую этот синдром корректируется диетотерапией и медикаментозным лечением. - Вопрос: Каков послеоперационный уход и наблюдение?
Ответ: Регулярное посещение врача-гастроэнтеролога и проведение УЗИ органов брюшной полости необходимы для мониторинга состояния пациента. Также может потребоваться прием препаратов для разжижения желчи. - Вопрос: Сколько времени занимает операция по удалению желчного пузыря?
Ответ: Лапароскопическая операция обычно занимает около 1-2 часов, в то время как открытая операция может занять около 2 часов. - Вопрос: Каковы возможные осложнения после удаления желчного пузыря?
Ответ: Хотя осложнения в результате холецистэктомии редки, возможны следующие проблемы: инфекция, кровотечение, повреждение общего желчного протока, грыжа в месте надрезов, желчекаменная болезнь после операции. - Вопрос: Как быстро можно восстановиться после удаления желчного пузыря?
Ответ: Восстановление после холецистэктомии обычно занимает около 1-2 недель. Пациенты могут вернуться к нормальной активности в течение нескольких дней, однако физические упражнения и тяжелые подъемы могут быть ограничены в течение нескольких недель. - Вопрос: Какая диета рекомендуется после удаления желчного пузыря?
Ответ: После операции рекомендуется избегать жирных и жареных продуктов, так как они могут вызвать дискомфорт или диарею. Рассмотрите потребление небольших приемов пищи в течение дня, придерживайтесь здоровой и сбалансированной диеты, включающей овощи, фрукты, постепенное введение пищи с высоким содержанием клетчатки и постепенное возвращение к обычной диете, следуя рекомендациям врача.