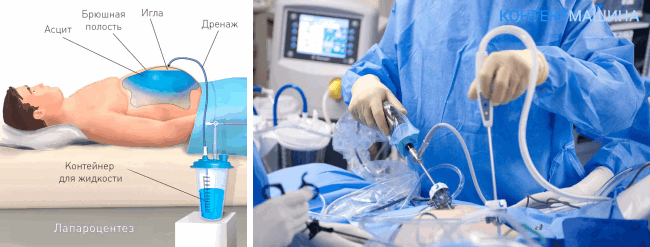
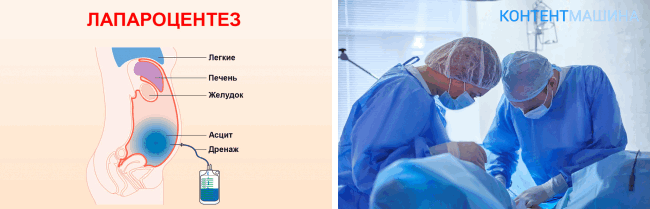
Лапароцентез – это лечебная или диагностическая операция, проводимая путем прокола передней стенки живота. Она выполняется с помощью специального инструментария, который позволяет минимизировать операционную травму и получить ценную клиническую информацию.
Впервые осмотр брюшной полости с помощью эндоскопической техники был выполнен русским акушером-гинекологом Оттом Д.В. в 1901 году.
Показания
Основные показания к проведению лапароцентеза:
- диагностика перфорации полого органа брюшной полости: прободная язва желудка, двенадцатиперстной кишки, дивертикула тонкой кишки;
- закрытые травмы органов брюшной полости, особенно у пациентов в бессознательном, коматозном состоянии;
- сочетанные торакоабдоминальные ранения – травма грудной клетки и живота для исключения патологии диафрагмальной мышцы;
- клиническая картина внутрибрюшного кровотечения из неустановленного источника;
- повреждение, разрыв опухолевидных, кистозных образований;
- скопление избыточного количества патологической жидкости в брюшной полости – асцит.
Все вышеперечисленные показания, за исключением последнего, относятся к диагностическим. Лапароцентез в этих случаях представляет собой хирургическое обследование.
Возможно вам также будет интересно почитать:
Как проводится удаление грыжи живота (белой линии)
Операции на прямой кишке: подготовка, удаление, послеоперационный период
При асците он является лечебной процедурой, которая направлена на эвакуацию скопившейся жидкости через сформированный в передней стенке живота прокол.
Обратите внимание! Как и любая хирургическая манипуляция, связанная с проникновением во внутреннюю среду организма, лапароцентез должен выполняться по строгим показаниям и при исчерпывании возможностей других диагностических методов.
Противопоказания к лапароцентезу
При массивных травмах, лапароцентез направлен на спасение жизни больного. В таких случаях абсолютных противопоказаний к нему не существует.
Но ряд состояний являются относительными противопоказаниями, при наличии которых манипуляцию можно отсрочить или выполнить соответствующую подготовку:
- воспалительные изменения передней брюшной стенки в месте пункции – флегмона, абсцесс;
- спаечный процесс в брюшной полости в результате предшествующих хирургических манипуляций или заболеваний;
- грыжевое выпячивание передней стенки живота;
- повышенное газообразование – метеоризм;
- беременность;
- нарушения свертывающей системы крови.
Наличие указанных патологий увеличивает риск травмирования органов малого таза и брюшной полости. Что может привести к развитию послеоперационных осложнений.
Подготовка к операции
Экстренные и жизнеугрожающие состояния часто вынуждают сводить предоперационную подготовку к достаточному минимуму, который определяется индивидуально.
При наличии достаточного количества времени, например, лапароцентез с целью эвакуации асцитической жидкости, выполняют следующие обследования:
- гематологический анализ крови, общий анализ мочи;
- биохимический анализ крови;
- коагулограмму;
- электрокардиограмму;
- определение групповой принадлежности крови и резус-фактора.
Также целесообразно выполнение специфических инструментальных методов обследования в зависимости от патологического процесса:
- УЗИ,
- компьютерной томографии или МРТ,
- обзорной рентгенографии живота или органов грудной клетки
- и т.д.
Непосредственно перед манипуляцией пациенту следует помочиться самому или опорожнить уретральным катетером мочевой пузырь с помощью медперсонала. Во избежание травмирования органов полости таза.
Техника проведения лапароцентеза
Диагностический лапароцентез проводят в положении пациента лежа на спине. При асците обычно – в сидячем положении.
Основные этапы лапароцентеза:
- Операционное поле находится на 1–2 см ниже пупочного кольца по средней линии живота в точке Калька. Его обрабатывают раствором антисептика и отграничивают стерильным материалом.
- Выполняют местную анестезию инъекцией обезболивающего препарата – 10–20 мл лидокаина, новокаина.
- Скальпелем производят поперечный разрез кожи с подлежащей жировой клетчаткой длиной 1–2 см.
- Поднимают верхний край раны с помощью зажима, цапки или шва-держалки.
- Аккуратными вращательными движениями вводится троакар – специальная металлическая трубка с колющим стилетом, направленный стилетом к грудной клетке под острым углом. Решающим является ощущение провала троакара в брюшную полость. При значительном сопротивлении можно выполнить надрез апоневроза.
- Стилет вынимается и оценивается поступающее по троакару содержимое. При обнаружении крови, кишечного содержимого, каловых масс, гноя диагноз не оставляет сомнений и является показанием к экстренному оперативному вмешательству. В случае отсутствия содержимого через троакар вводят «шарящий» катетер – прозрачную пластиковую трубочку. На конце, направленном в брюшную полость, располагается несколько отверстий. Противоположный конец соединяется со шприцем, которым втягивают возможное содержимое, заводя катетер в различные участки живота: по направлению к печени, мочевому пузырю, селезенке, слепой кишке и т.д.
- «Шарящий» катетер и троакар извлекают, место пункции прошивают 1–2 швами и накладывают асептическую повязку. В сомнительных случаях допускается временная фиксация катетера для последующей оценки поступающей жидкости.
При скоплении достаточного количества содержимого (более 1 литра) чувствительность и специфичность лапароцентеза превышают 90%.
Если получить жидкость не удается, в брюшную полость с помощью шприца вводят 1000–1500 мл коллоидного раствора и аспирируют его обратно.
- Окрашивание в розовый цвет свидетельствует о внутрибрюшном кровотечении
- появление примеси мочи – о травме мочевого пузыря
- хлопья фибрина – о перитоните
- каловое содержимое – о травме кишечника.
Эвакуация асцитической жидкости должна осуществляться медленно, не более 1000 мл за 4–5 минут. С целью предотвращения внезапного падения артериального давления и обморока пациента при циррозе печени, декомпенсированной сердечной недостаточности и т.д.
После завершения процедуры содержимое отправляют на цитологическое исследование.
Возможные осложнения
Адекватная постановка показаний и правильное техническое исполнение лапароцентеза являются залогом успешности процедуры и нормального послеоперационного течения.
В 2–3% случаев возможно развитие неблагоприятных последствий:
- Кровотечение: возникает при ранении троакаром сосудов, проходящих в передней стенке живота, как правило, эпигастральных артерий, или травме «шарящим» катетером. Риск кровотечения увеличивается у пациентов с асцитом при циррозе печени, т.к. такие больные имеют развитую сосудистую сеть.
- Ятрогенное, т.е. вызванное врачебным вмешательством, повреждение органов брюшной полости и малого таза: петель тонкой кишки, мочевого пузыря и т.д. Возможность травматизации увеличивается при несоблюдении техники лапароцентеза и спаечной болезни брюшной полости.
- Инфекционные осложнения: развиваются при несоблюдении правил антисептики и асептики. Это может вызвать нагноение послеоперационной раны, флегмону передней брюшной стенки, перитонит, сепсис.
Особенности послеоперационного периода
Поскольку лапароцентез – малоинвазивная процедура, не требующая общей анестезии, течение послеоперационного периода определяется основной патологией.
При стабильном состоянии пациента проводят стандартный мониторинг гемодинамических показателей: частоты сердечных сокращений, артериального давления, ЭКГ.
После лечебного лапароцентеза при асците пациент может покинуть стационар через несколько часов.
Внимание! При появлении после операции немотивированной слабости, падения давления, учащения пульса, кровотечения из места пункции, покраснения, гноетечения необходимо обратиться к врачу.
Высокая информативность, относительная простота проведения обусловливает значительную клиническую ценность лапароцентеза.
В экстренной хирургии он играет одну из ведущих ролей в диагностике острых заболеваний и травм.