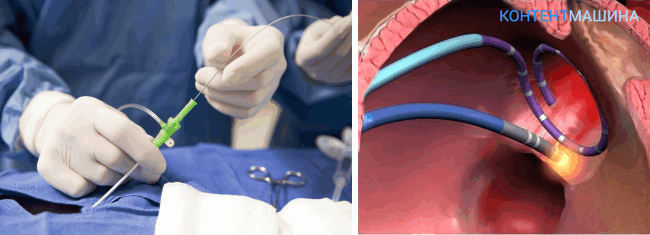
Радиочастотная абляция сердца (или РЧА) один из самых современных и эффективных способов противоаритмического лечения
Аритмии объединяют большую группу разнообразных нарушений сердечного ритма.
Наиболее распространенными являются:
- трепетание предсердий
- фибрилляция предсердий или мерцательная аритмия
- желудочковая экстрасистолия
- AV-узловая реципрокная тахикардия
- желудочковая тахикардия.
Впервые подобная малоинвазивная операция была успешно выполнена в 80-х годах XX века.
Радиочастотная абляция сердца представляет собой высокоэффективную альтернативу обычному лекарственному лечению антиаритмическими препаратами или травматичной операции на открытом сердце.
Она проводится врачами-аритмологами или кардиохирургами. В условиях операционной под контролем рентгеновского излучения, без использования скальпеля и разрезов на коже.
Основные показания к проведению операции РЧА
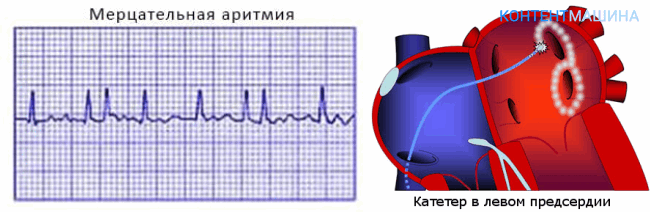
Мерцательная аритмия, она же фибрилляция предсердий, и трепетание предсердий. Эти нарушения сердечного ритма занимают 1-е место по встречаемости среди всех видов аритмий. Опасность заключается в увеличении риска инсульта в 5 раз. Такие инсульты сопровождаются большей смертностью и тяжелой инвалидностью пациентов.
РЧА при мерцательной аритмии проводится в случае неэффективности лекарственной терапии и частых срывах сердечного ритма.
Иногда для достижения стойкого клинического эффекта может потребоваться проведение нескольких процедур.
Наиболее часто радиочастотная абляция сердца выполняется при следующих нарушениях сердечного ритма:
- AV-узловая реципрокная тахикардия. Абсолютными показаниями к проведению абляции являются резистентность к антиаритмическому лечению или непереносимость медикаментозных препаратов.
- Наджелудочковые или же суправентрикулярные тахикардии это: синусовая, синоатриальная тахикардия по механизму re-entry, предсердная тахикардия. Частота сокращений сердца при этих видах аритмий обычно составляет от 150 и выше ударов в минуту.
- Желудочковая тахикардия наиболее опасный вид аритмии, т.к. она может трансформироваться в фибрилляцию желудочков, которая приводит к остановке сердца. Катетерная абляция показана в случае идиопатической, при отсутствии какого-либо органического заболевания сердца, желудочковой тахикардии из выходного тракта левого желудочка, фасцикулярной тахикардии и в некоторых других ситуациях.
- Синдром Вольфа-Паркинсона-Уайта или WPW-синдром. При этом заболевании в сердце существуют дополнительные пути проведения, по которым распространяется неправильный импульс, приводящий к возникновению AV-узловой реципрокной тахикардии.
Противопоказания к проведению РЧА
Радиочастотная абляция сердца может быть отложена или отменена в случае наличия у пациента следующих противопоказаний:
- аллергия на йодсодержащие препараты, поскольку в сосуды вводится контрастное вещество на основе йода;
- острый инфаркт миокарда или инсульт как геморрагический, так и ишемический;
- наличие внутрисердечных тромбов;
- нарушения свертываемости крови – гипокоагуляция или гиперкоагуляция, тяжелая анемия;
- острые воспалительные заболевания;
- хронические заболевания в стадии декомпенсации – выраженная сердечная, почечная, дыхательная недостаточность;
- инфекционный эндокардит.
Предоперационная подготовка
Перед проведением процедуры радиочастотной абляции пациенту необходимо пройти стандартный перечень обследований:
- общеклинические анализы крови и мочи;
- биохимический анализ крови, коагулограмма;
- определение групповой принадлежности крови и резус-фактора;
- маркеры вирусных гепатитов, ВИЧ;
- реакция Вассермана, т.е. анализ на сифилис);
- электрокардиограмма;
- суточный мониторинг ЭКГ – Холтер-ЭКГ;
- эхокардиография – УЗИ сердца.
Аритмолог может назначить проведение дополнительных диагностических тестов.
Нагрузочной пробы на беговой дорожке или велоэргометре, ФГДС, коронарографии, чрезпищеводной эхокардиографии.
Методика проведения радиочастотной абляции сердца
За несколько дней может потребоваться отмена антиаритмиков и антикоагулянтов, например, Варфарина или Аспекарда.
Накануне больной осматривается анестезиологом, в день проведения процедуры исключается завтрак.
Больному необходимо побрить паховые области с обеих сторон.
Радиочастотная абляция сердца проводится в рентген-операционной.
- Пациента размещают на операционном столе и подключают к станции мониторинга показателей ЭКГ, давления и насыщения крови кислородом.
- Для введения лекарственных препаратов в вену устанавливается периферический катетер.
- Все проводимые манипуляции врач осуществляет под контролем рентгеновского излучения. Изображение выводится на монитор в операционной.
- Кардиохирург располагается справа от пациента и обрабатывает операционное поле раствором антисептика.
- Затем осуществляет местную анестезию раствором новокаина или лидокаина в паховых областях и выполняет прокол – пункцию бедренной вены.
- Дальнейшие манипуляции проводятся с помощью инструментария малого диаметра, не более 5 мм. Через нижнюю полую вену к сердцу доставляются катетеры.
- С помощью контрастного вещества на йодной основе, например, Омнипака, Ультрависта, Оптирея, Томогексола, врач находит необходимую сердечную зону.
Это могут быть как левое, так и правое предсердие.
Диагностика очагов аритмии
Очаг аритмии диагностируется путем проведения электрофизиологического катетера и построения карты сердечных импульсов.
Если у пациента отсутствуют симптомы аритмии, оператор провоцирует ее возникновение путем введения специальных лекарственных препаратов.
Или Изопротеренолом, или электрическим воздействием на внутреннюю стенку сердца.
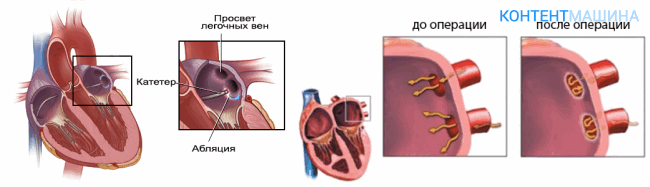
При мерцательной аритмии, очаг располагается вокруг устьев легочных вен. При трепетании предсердии или синдроме WPW – в различных участках любого из предсердий.
Радиочастотная абляция сердца осуществляется локальным высокотемпературным воздействием на фокус нарушения ритма. Что приводит к деструкции и омертвению сердечной ткани.
Так прерывается распространение патологических импульсов по миокарду. При абляции также может использоваться лазерная, ультразвуковая энергия или прижигание низкими температурами –криодеструкция.
Завершающие процедуры РЧА
После завершения РЧА оператор выжидает 15–20 минут и снова пытается спровоцировать приступ аритмии. Если аритмия не появляется, операция признается состоявшейся и завершается.
Время проведения абляции строго индивидуально. Как правило, зависит от вида аритмии и индивидуальных особенностей пациента.
При синдроме WPW, AV-узловой реципрокной тахикардии средняя продолжительность процедуры составляет около 1 часа. В то время как при мерцательной аритмии может потребоваться до 3–4 часов, а иногда и больше.
Катетеры извлекаются из бедренных сосудов, изредка место доступа зашивается 1–2 швами для остановки возможного кровотечения.
На паховые области накладывают стерильную повязку и туго перебинтовывают. После этого пациент переводится в палату.
Возможные осложнения после операции РЧА
Частота неблагоприятных последствия при радиочастотной абляции низка и не превышает 2–3%.
Они разделяются на 4 группы осложнений:
- Осложнения, связанные с пункцией и катетеризацией сосудов:
- гематома в пахово-бедренной области
- тромбоз бедренных сосудов
- ложная аневризма
- перфорация стенки вены или артерии
- кровотечение.
- вызванные манипуляциями катетером в сердце:
- травма клапанов сердца
- повреждение стенки сердца
- массивное кровотечение и тампонада
- тромбоэмболия.
- обусловленные самой абляцией:
- атриовентрикулярная блокада
- травма миокарда
- острое нарушение мозгового кровообращения.
- связанные с рентгеновским излучением: ожог, лучевая болезнь. В настоящее время они практически не встречаются ввиду использования современной аппаратуры, а также малого времени лучевого воздействия.
Наиболее часто встречаются местные осложнения со стороны пункции – гематомы, малые кровотечения.
Они не требуют дополнительной терапии и проходят самостоятельно.
Потенциально опасными являются стойкая AV-блокада и тампонада сердца. При которых возникает необходимость повторного экстренного хирургического вмешательства.
Частота их едва достигает 1%, а смертность при РЧА не превышает 0,2%.
Возможно вам будет интересно: Как проводится операция по шунтированию сосудов сердца?
Послеоперационный период
По завершении процедуры больному предписано соблюдение постельного режима в течение 12–24 часов. Необходимо увеличить количество выпиваемой жидкости до 1,5–2 литров воды в день операции, с целью скорейшего выведения контраста.
Болевые ощущения не характерны. Пациента выписывают на следующие сутки или максимум через несколько дней.
На этапе реабилитации, в зависимости от патологии сердечного ритма, в течение 2–4 недель может потребоваться прием антикоагулянтов, антиаритмических препаратов.
Необходимо соблюдать рекомендации по ведению здорового образа жизни, диете, исключению вредных привычек и приему выписанных лекарственных средств.
Через 1 месяц проводится контрольное суточное Холтер-ЭКГ, для подтверждения стойкости достигнутого эффекта.
Необходимо понимать, что радиочастотная абляция сердца это серьезная травма организма и после завершения операции пациенту обязательно назначают постельный режим.
Он должен находится под постоянным наблюдением врачей и мониторингом состояния организма. Через определенные промежутки времени больной должен проходить повторные процедуры ЭКГ.
Первый раз электрокардиография проводится через шесть часов после завершения абляции. Далее через двенадцать часов, и последняя – через сутки.
Также проводится измерение давления и температуры тела.
Это нормальное послеоперационное состояние. Оно длится не более тридцати минут и проходит без приема каких-либо лекарственных препаратов.
Если дискомфорт нарастает или не проходит через тридцать минут, то необходимо сразу же сказать об этом врачу.
Первые дни после операции РЧА пациент может ощущать неритмичное сердцебиение. Однако это очень быстро проходит.
Больного могут выписать на следующий день после окончания радиочастотной абляции сердца. Бывали случаи, когда состояние здоровья позволяет человеку выписаться из больницы уже через пару часов после операции.
Если противопоказаний нет и врач допустит выписку пациента сразу после операции, то не рекомендуется садиться за руль автомобиля самому. Лучше, если его кто-то отвезет домой.